



何気ない季節の雑談から始まったこの対話は、やがて医師たちが強い危機感を持つ「膵臓がん」というテーマへと移っていきます。
実はこの膵臓がん、近年確実に増えてきているがんのひとつなのです。
膵臓がんは本当に増えている 最新統計が示す現実
膵臓がんによる年間死亡者数は、すでに4万人を超えています。
これは大腸がん(約5万人)に迫る数字であり、今後さらに増加する可能性が指摘されています。
日本のがん統計を見ると、
- 男性:肺がん、大腸がん、胃がんに次いで膵臓がんが上位に
- 女性:大腸がん、肺がんに続き、膵臓がんが3位
男女ともに、膵臓がんによる死亡者数は増加傾向にあります。


膵臓がんが厄介なのは、早期発見が極めて難しいという点です。
初期にはほとんど症状がなく、見つかった時点で進行しているケースが多いのが現状です。
なぜ膵臓がんは見つかりにくいのか|スクリーニング検査の限界
胃がんや大腸がんには、内視鏡検査という有効なスクリーニング手段があります。
一方、膵臓がんには確立された定期検査が存在しません。

膵臓は体の奥深くに位置する臓器であり、通常の腹部エコーでは見えにくいことも少なくありません。
症状が出た時点では、すでに神経や周囲組織を圧迫している状態であることも多く、腰や背中の痛みとして現れることがあります。
しかしこの痛みは、がんそのものの痛みではなく、進行した結果として現れる症状です。
膵臓がんの生存率と発症メカニズム 多段階発がんとは何か
膵臓がんの中でも、ステージ4の5年生存率は約1.8%と報告されています。
これは、診断から5年後に生存している確率が極めて低いことを意味します。
では、なぜ膵臓がんは発症してしまうのでしょうか。
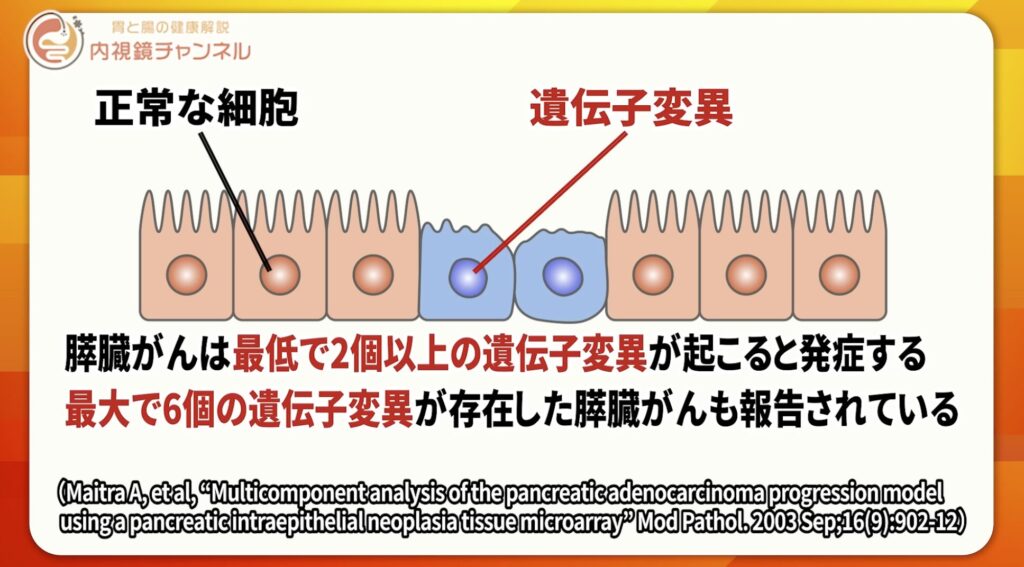
膵臓がんは、複数の遺伝子変異が積み重なって発症するがんだと考えられています。
最低でも2つ以上、多い場合は6つもの遺伝子変異が関与することもあり、これを「多段階発がん」と呼びます。
この遺伝子変異を引き起こす要因のひとつが、活性酸素です。
活性酸素と生活習慣 膵臓が受けやすいダメージ
活性酸素は、紫外線、ストレス、過度な運動、飲酒、喫煙、糖質過多の食事など、日常生活の中で多く発生します。

糖質を多く摂取すると、インスリンを分泌するために膵臓が酷使されます。
そこに飲酒などが重なることで、膵臓は二重三重のストレスを受けることになります。さらに、糖尿病は膵臓がんのリスク因子のひとつとされており、
インスリン分泌の負荷が長期間続くことが、発がんの一因になる可能性も指摘されています。

予防という視点 「確率を下げる」ためにできること
現時点では、膵臓がんを確実に防ぐ方法はありません。
しかし、発症リスクを下げることは可能だと医師たちは考えています。
- 過度な飲酒を控える
- 喫煙を避ける
- 糖質に偏らない食生活を意識する
- 無理のない運動を継続する
- ストレスを溜め込みすぎない
これらはすべて、活性酸素の発生を抑え、膵臓への負担を軽減することにつながります。

膵臓がんは「予防」と「早期の気づき」が何より重要ながんだと言えるでしょう。
まとめ 膵臓がんを知ることが、未来を守る一歩になる
膵臓がんは、
- 近年増加している
- 早期発見が難しい
- 進行すると予後が厳しい
という特徴を持つ、非常に厄介ながんです。
しかし、その背景には生活習慣や現代の食環境が深く関わっていることも見えてきました。
「知ること」「意識すること」そのものが、将来のリスクを下げる第一歩になります。
📝 用語解説
膵臓がん
膵臓に発生する悪性腫瘍。初期症状が乏しく、発見が遅れやすい。
膵臓
消化酵素とインスリンを分泌する臓器。体の奥に位置する。
スクリーニング検査
症状がない段階で病気を発見するための検査。
5年生存率
診断から5年後に生存している患者の割合。
多段階発がん
複数の遺伝子変異が段階的に起こり、がんが発症する仕組み。
遺伝子変異
DNAの情報が変化すること。がん化の原因となる。
活性酸素
体内で発生する酸化物質。細胞や遺伝子を傷つける。
インスリン
血糖値を下げるホルモン。膵臓から分泌される。
糖尿病
血糖値が高い状態が続く病気。膵臓がんのリスク因子。
















