




糖尿病は「血糖値の病気」と思われがちですが、近年の研究ではその背景に“腸内環境”が深く関わっていることが明らかになってきました。
単に糖質を制限するだけではなく、腸内細菌のバランスを整え、体の中の炎症を抑え、インスリンがきちんと働ける環境を作ることが、これからの糖尿病予防の重要な視点とされています。
本記事では、なぜ腸内環境の改善が血糖コントロールに直結するのか、そのメカニズムを医学的な視点からわかりやすく解説していきます。
糖尿病が増え続ける理由と本当に怖い合併症
糖尿病は「血糖値が慢性的に高い状態」が続く疾患です。主に2型糖尿病が大半を占め、生活習慣と深く関わります。
問題は、血糖値そのものよりも合併症です。
●糖尿病の三大合併症
- 糖尿病性網膜症(失明の原因)
- 糖尿病性腎症(透析導入の原因)
- 糖尿病性神経障害(足壊疽・切断の原因)
これらは「血管障害」がベースにあります。高血糖が続くことで細小血管が傷つき、目・腎臓・神経といった臓器がダメージを受けるのです。
そのため治療の基本は血糖コントロール、特に糖質制限になります。しかし、「制限」ばかりに目を向けると生活の質が低下してしまいます。
そこで今、注目されているのが「腸内環境」です。
なぜ腸内環境が血糖値と関係するのか?
糖尿病は多因子疾患(複数の原因が重なって発症する病気)です。その中で近年、強く注目されているのが「腸内細菌叢(ちょうないさいきんそう)」の状態です。
①短鎖脂肪酸とGLP-1の関係
腸内の善玉菌は、発酵性食物繊維をエサにして「短鎖脂肪酸(たんさしぼうさん)」を産生します。
代表的なものは:
- 酪酸
- 酢酸
- プロピオン酸
この短鎖脂肪酸が、小腸や大腸に存在するL細胞を刺激します。L細胞は「GLP-1(グルカゴン様ペプチド-1)」というホルモンを分泌します。
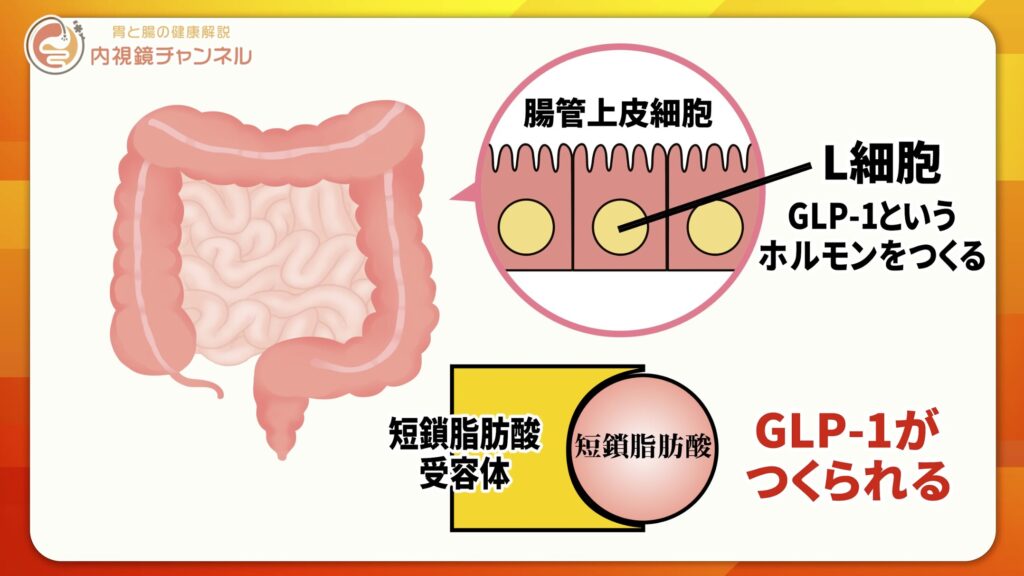
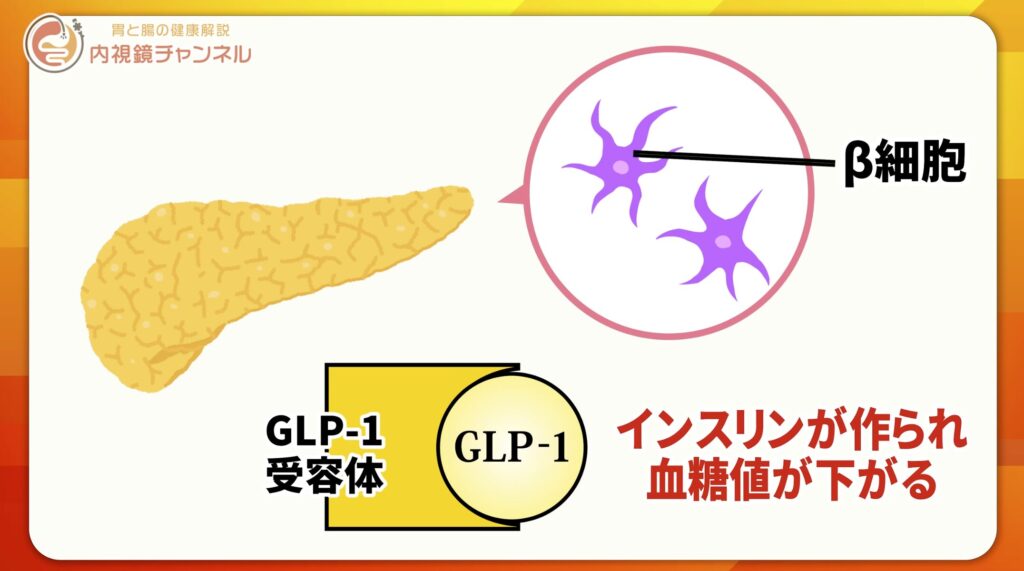
●GLP-1の働き
- 膵臓β細胞を刺激
- インスリン分泌を促進
- 血糖値を下げる
最近話題の「GLP-1ダイエット薬」はこの作用を人工的に強めたものです。しかし、本来は腸内環境が整えば自然に分泌が促進されるのです。
つまり、
食物繊維 → 善玉菌 → 短鎖脂肪酸 → GLP-1 → インスリン増加 → 血糖低下
という理にかなったメカニズムが存在します
腸漏れと慢性炎症がインスリンを効きにくくする
もう一つ重要なのが「腸漏れ(リーキーガット)」です。
腸管上皮細胞は「タイトジャンクション」という結合構造で密に接着しています。しかし腸内環境が悪化すると、この結合が緩みます。
すると、腸内のLPS(リポポリサッカライド)という炎症物質が血中に漏れ出します。
●LPSの問題点
- 全身に慢性炎症を引き起こす
- インスリン受容体を障害
- インスリン抵抗性を悪化
インスリンは細胞表面の「インスリン受容体」に結合して血糖を細胞内へ取り込みます。しかし慢性炎症があると受容体機能が低下し、血糖が取り込まれにくくなります。
これが「インスリン抵抗性」です。
ここでも短鎖脂肪酸が重要です。短鎖脂肪酸には抗炎症作用があり、全身の炎症を鎮め、インスリン感受性を改善する働きが報告されています。
腸内環境を整える具体的な方法
では、実際に何をすればよいのでしょうか。
基本はこの2つです。
1)プロバイオティクス
善玉菌そのものを摂る
- ヨーグルト
- 納豆
- 味噌
- 発酵食品
- 整腸剤サプリメント
2)プレバイオティクス
善玉菌のエサを摂る
- 水溶性食物繊維
- イヌリン
- レジスタントスターチ
- 海藻類
- 野菜
大切なのは「毎日コツコツ続けること」。特別なことではありません。日常の積み重ねが腸内細菌叢を変えていきます。
まとめ:糖尿病予防は“腸”から始まる
糖尿病は増え続けています。しかし、発症前の段階でできることは確実にあります。
腸内環境を整えることで、
- GLP-1分泌が増える
- インスリン分泌が促進される
- インスリン抵抗性が改善する
- 慢性炎症が抑えられる
という多方向からの血糖コントロールが期待できます。
食事制限だけに頼るのではなく、「血糖の土台」を整える視点が重要です。
次回後編では、糖尿病予防のもう一つの重要ポイントについて解説します。
📝 用語解説
糖尿病
慢性的に血糖値が高い状態が続く代謝疾患。
HbA1c
過去1~2か月の平均血糖値を示す指標。
短鎖脂肪酸
腸内細菌が食物繊維を発酵して作る脂肪酸。酪酸・酢酸・プロピオン酸など。
GLP-1
腸から分泌されるホルモン。インスリン分泌を促進する。
L細胞
小腸・大腸に存在しGLP-1を分泌する細胞。
インスリン
膵臓β細胞から分泌される血糖降下ホルモン。
インスリン抵抗性
インスリンの効きが悪くなった状態。
腸漏れ(リーキーガット)
腸のバリア機能が低下し炎症物質が漏れ出す状態。
LPS(リポポリサッカライド)
悪玉菌由来の炎症誘発物質。
プロバイオティクス/プレバイオティクス
善玉菌そのもの/善玉菌のエサとなる成分。
















