「膵がん(すいがん)」という言葉を聞くと、多くの方が「見つかったときには手遅れ」「予後が悪い」というイメージを持たれるかもしれません。
実際に、膵がんは日本の部位別がん死亡数において上位に位置し、増加傾向です。
しかし、近年では検査技術の進歩により、以前よりも早期に発見できるチャンスが増えています。
今回は、なぜ膵がんは見つかりにくいのか、どのような症状に気をつけるべきか、そして早期発見に欠かせない検査方法について解説します。
1. 膵がんはなぜ「沈黙の臓器」と呼ばれるのか?
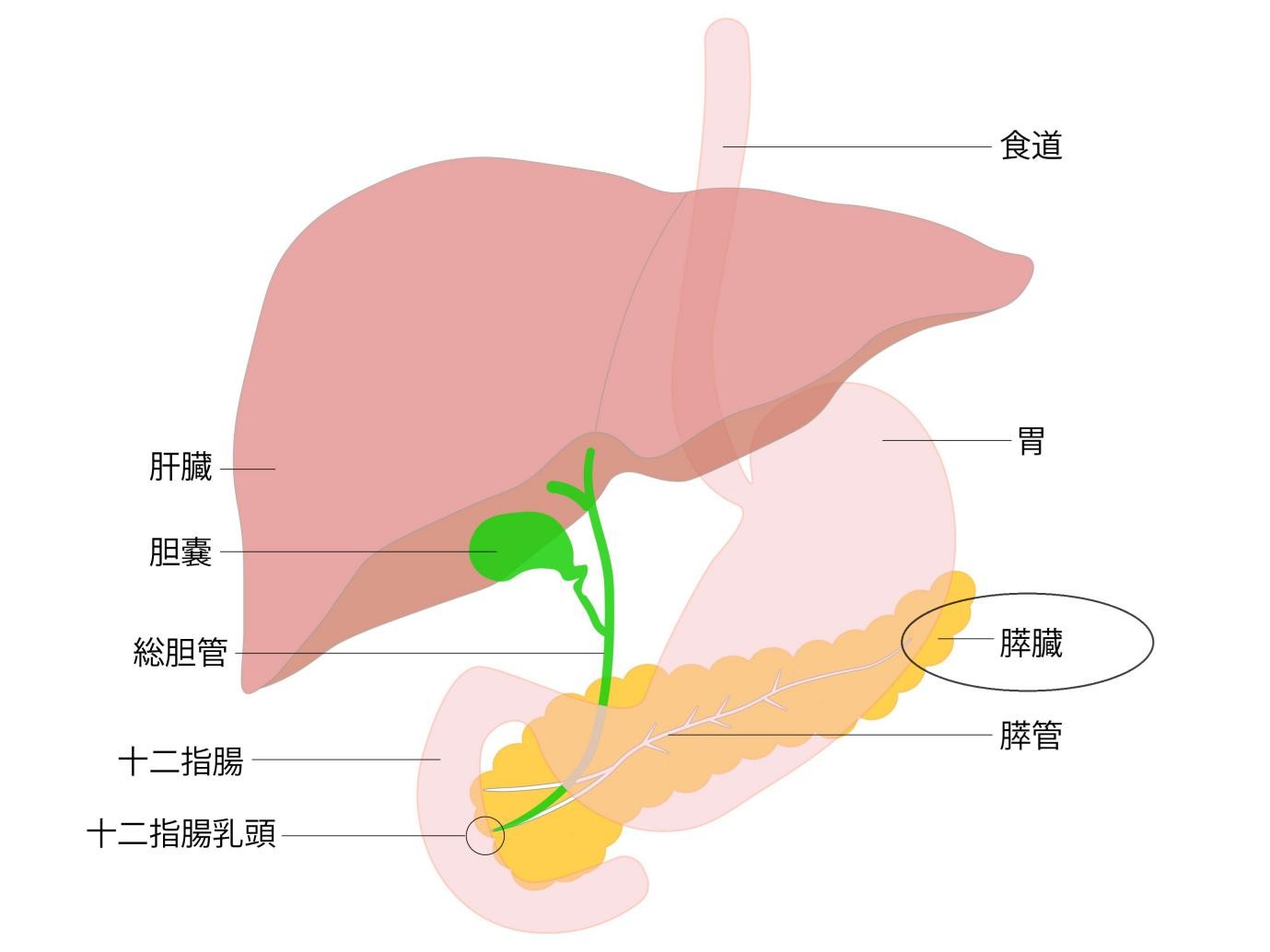
膵臓は、お腹の深いところの背中側(胃の後ろ側)に位置しており、厚みも2〜3cmと薄い臓器です。消化液(膵液)を作って十二指腸へ送り出す役割と、インスリンなどの血糖値を調節するホルモンを血液中に分泌する役割を担っています。
初期症状がほとんど出ない理由→
膵臓の周囲には重要な血管や他の臓器が密集していますが、膵臓自体は痛みに鈍感な組織です。そのため、がんが発生しても初期段階では痛みなどの自覚症状がほとんどありません。
「少し疲れやすい」「胃の調子が悪い」といった、日常生活でよくある体調不良として見過ごされてしまうことが、膵がんの発見を遅らせる最大の要因となっています。
2. 見逃してはいけない!膵がんを疑うサインと自覚症状
症状が出たときには進行していることが多いのは事実です。しかし、以下の症状が続く場合は「年齢のせい」と片付けず、早めに内科や消化器内科を受診することが重要です。
* 腹痛・背中の痛み: みぞおちのあたりや、背中の中央周辺に鈍い痛みを感じることがあります。
* 倦怠感、食欲不振・体重減少: なぜか疲れやすい、食欲がない、ダイエットをしていないのに数ヶ月で何キロも体重が減るのは要注意です。
* 黄疸(おうだん): 白目が黄色くなる、尿の色が濃い茶色になる、皮膚が黄色くなる、皮膚が痒くなるといった症状です。これはがんが「胆管」を圧迫して、胆汁の流れが滞ることで起こります。胆管の近くに発生した膵がんは黄疸が出やすく、早期発見の契機になります。
* 糖尿病の急激な悪化: 膵臓の機能が低下するため、今まで安定していた血糖値が急上昇したり、突然糖尿病を発症したりすることがあります。
→ ポイント: 糖尿病と診断されたばかりの方や、急に数値が悪化した方は、膵臓の精密検査を受けることが推奨されています。
3. 血液検査や尿検査で膵がんは見つかるのか?
よく「血液検査だけでがんがわかればいいのに」という声を耳にします。
残念ながら現在ではまだ限界があります。
現時点では「血液検査や尿検査だけで、早期の膵がんを100%確実に発見する手法」は確立されていません。
血液検査で行われる「腫瘍マーカー(CA19-9、CEAなど)」は、ある程度がんが大きくなってから数値が上がることが多く、早期発見の決定打にはなりにくいのが現状です。
がんの再発や転移の有無を発見するためには役立つことがあります。
将来的に有望な検査は?
現在、血液中、尿中のがん細胞由来の物質を解析する研究が世界中で進んでいます。
将来的にスクリーニングの精度が飛躍的に向上することが期待されていますが、現段階では画像検査を組み合わせることが最も確実な方法です。
4. 早期発見の要:画像検査の種類と役割
膵がんを早期に見つけるためには、適切なタイミングで画像検査を行う必要があります。
① 腹部エコー検査(腹部超音波検査)
最も手軽で体に負担のない検査です。一番のメリットは、 被曝がなく、短時間で行えることです。膵臓そのものだけでなく、周囲の「胆管の拡張」や「膵管の広がり」をチェックできます。
これらはがんが小さくても現れるサインです。
しかし注意点もあります。 胃や腸のガス、皮下脂肪や内臓脂肪の影響で膵臓の一部が見えにくいことがあります。この場合は、他の画像検査を追加することがあります。
@腹部エコー検査は、このようにおなかに機械を当てるだけで画像が得られます。
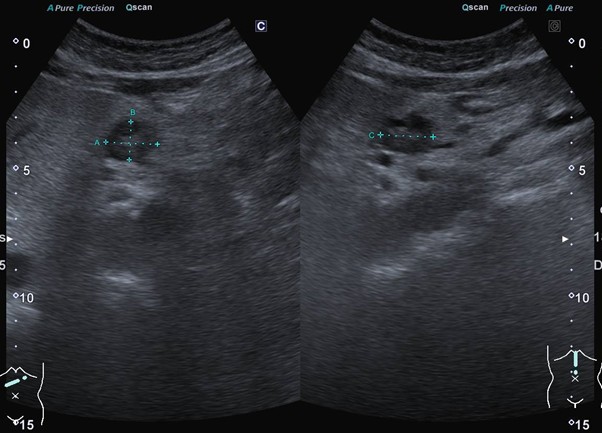
@膵がんの症例;膵臓に腫瘤を認めました。
② CT検査
膵がんの診断において標準的な検査です。
メリットは 短時間で広範囲を撮影でき、がんの大きさ、場所、血管への浸潤(食い込み)、転移の有無を正確に把握できることです。
一番良い診断法は、造影CTです。造影剤という薬を注射して撮影することで、正常な組織とがん組織の血流の違いをはっきりと映し出します。
③ MRI検査(MRCP)
強力な磁場と電波を利用して、臓器の異常を検出する検査です。
その中でもMRCP(磁気共鳴膵胆管造影)という撮影法は、胆管や膵管を強調して映し出す方法で、小さな病変や、膵管のわずかな拡張や不整を発見するのに非常に有効です。
@膵がんの症例;無症状でしたが肝臓にも転移しているStage IVでした。
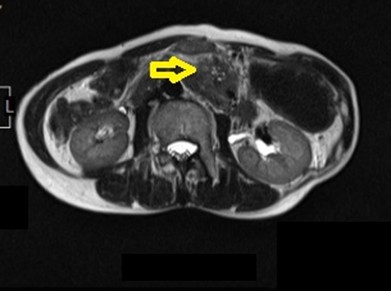
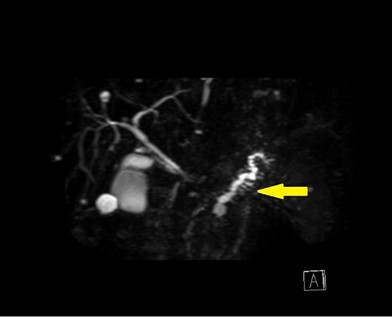
@先ほどの症例のMRCP画像。膵管の拡張がありました。
④ PET-CT検査
がん細胞が糖分を取り込む性質を利用した検査です。
役割は転移の有無や、治療後の再発確認には非常に強力です。
数ミリ単位の極めて初期のがんは検出できないこともあり、あくまで他の検査の補助として用いられます。
5. 膵がんのリスクが高い人はどんな人?
以下に当てはまる方は、定期的な検査を強くお勧めします。
➀家族歴 ;親、兄弟、子供に膵がん患者がいる(特に2人以上)
②合併症 ;糖尿病、慢性膵炎、膵管内乳頭粘液性腫瘍(IPMN)
③生活習慣 ;喫煙、大量の飲酒、肥満
④IPMN(膵管内乳頭粘液性腫瘍);IPMNは膵臓に嚢胞(水の袋)がある病気です。指摘されている方は、将来的に膵がんを合併するリスクがあるため、症状がなくても定期的な経過観察が必須です。
まとめ:
あなたの「何かおかしい」という気づきが命を救うかも知れません。
膵がんは確かに恐ろしい病気ですが、「早期に発見し、手術で切除すること」ができれば、根治を目指すことが十分に可能です。
早期発見のために大切なのは、以下の3点です。
➀小さな異変を放置しない(背中の痛み、体重減少、糖尿病の悪化など)。
②定期的な健康診断で腹部エコーを受ける
③リスクがある人(家族歴や糖尿病など)は、健康診断で毎年腹部エコー検査を受ける。
主治医がいれば、相談して定期的な検査(腹部エコー検査、CT/MRI)を検討する。
「何かおかしいな」と感じたら、まずは専門の医療機関に相談しましょう。
正しい知識を持ち、検査を前向きに受けることが、膵がんに立ち向かうための第一歩となります。
とりあえず、直近の健康診断の結果を見直してみませんか?
もし腹部エコーの結果に「膵管拡張」や「嚢胞(のうほう)」といった言葉があれば、精密検査を受けましょう。また、空腹時血糖の値が上昇している場合、糖尿病の指標であるHbA1cの値が上昇している場合は精密検査を受けましょう。