




前編では、腸内環境を整えることで短鎖脂肪酸が増え、慢性的な炎症が抑えられ、インスリン抵抗性(インスリンの効きにくさ)が改善することを解説しました。
後編では、さらにもう一つの重要な柱である「ビタミンD」と糖尿病の関係について詳しく解説します。
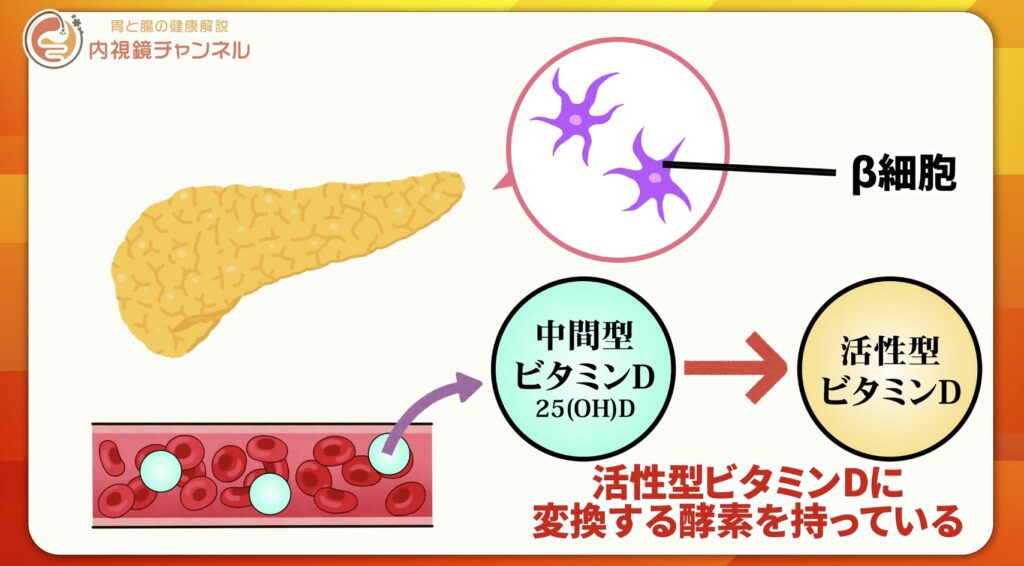
ビタミンDが膵臓β細胞を守る理由
ビタミンDは、単なる骨の栄養素ではありません。実は、全身のさまざまな細胞にビタミンD受容体(Vitamin D Receptor:VDR)が存在しています。
特に重要なのが、膵臓のβ細胞です。
β細胞とは?
膵臓の中でインスリンを分泌する細胞のことです。糖尿病では、このβ細胞の機能低下や破綻が大きな問題になります。
動画内でも説明されているように、β細胞にはビタミンD受容体が豊富に発現しています。さらに特徴的なのは、血中の中間型ビタミンD(25(OH)D)をその場で活性型ビタミンDに変換できる酵素を持っている点です。
通常、ビタミンDは肝臓で25(OH)Dに変換され、さらに腎臓で活性型(1,25(OH)₂D)になります。しかしβ細胞は、局所で素早く活性化できるのです。
活性型ビタミンDの作用
活性型ビタミンDがβ細胞の受容体に結合すると、次のような働きが起こります。
- インスリン分泌の促進
- β細胞の炎症抑制
- β細胞の保護(機能低下の予防)
- GLP-1受容体の発現増加
特に重要なのがGLP-1との関係です。GLP-1(グルカゴン様ペプチド-1)は、腸から分泌されるホルモンで、インスリン分泌を促進する“インクレチン”と呼ばれます。
活性型ビタミンDはβ細胞のGLP-1受容体を増やすことで、GLP-1の作用をより強く発揮させます。
つまり、
ビタミンDはインスリンの量と質の両方を高める働きがあるのです。
ビタミンD不足はなぜ起きやすいのか
問題は、「日本人の多くがビタミンD不足である」という現実です。
動画内でも触れられている通り、食事だけで十分なビタミンDを摂取することは難しいとされています。
■ 食事由来ビタミンDの限界
- きのこ類
- 魚類
- 日光浴
これらから摂取できますが、現代の生活では十分量に届かないことが多いのです。
血中25(OH)D濃度を50ng/mL以上に保つには、1日約4,000IU程度が必要とされています。
実際にスタッフの方がビタミンD摂取後、HbA1cが改善したエピソードも紹介されていました。
もちろん個人差はありますが、ビタミンDの血中濃度を維持することは、血糖コントロールに良い影響を与える可能性が高いと考えられます。
東京慈恵会医科大学の調査により、都内で健診を受けた成人の約98%がビタミンD不足または欠乏状態にあることが明らかになった。この高い割合は、食生活の変化による魚の摂取量減少、紫外線対策による日光浴不足、オフィスワークの増加が主な要因とされる。ビタミンD不足は骨粗鬆症や感染症リスクを高めるため、魚や干ししいたけなどの食事や適度な日光浴が推奨されている。
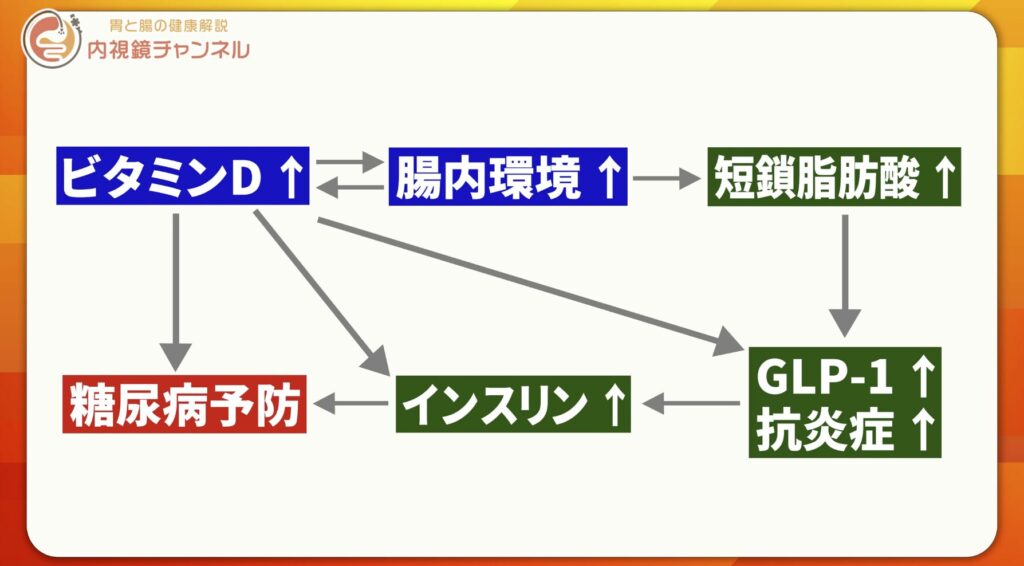
ビタミンDは腸内環境も整える
ここでさらに重要なのが、ビタミンDと腸内環境の相互作用です。
■ ビタミンDが腸に与える影響
- 腸内細菌の多様性を高める
- 善玉菌(特に酪酸菌)を増やす
- 腸のバリア機能を強化する
酪酸菌が増えると、酪酸(短鎖脂肪酸の一種)が産生されます。酪酸には抗炎症作用があり、腸粘膜を修復し、全身の慢性炎症を抑える働きがあります。
さらに、活性型ビタミンDは腸上皮細胞の結合を強め、いわゆるリーキーガット(腸漏れ)を防ぎます。

リーキーガット(腸漏れ)とは、本来は体の中に入るべきではない未消化の食べ物の一部や細菌由来の物質、毒素などが、弱った腸の粘膜バリアのすき間から血液中へ漏れ出しやすくなった状態を指します。腸の表面は、細胞同士がタイトジャンクションという結びつきでしっかり守られていますが、食生活の乱れ、ストレス、睡眠不足、アルコール、腸内環境の悪化などでこの結合がゆるむと、腸の防御力が低下します。その結果、体の中で慢性的な炎症が起こりやすくなり、肌荒れ、疲れやすさ、アレルギー症状、便通異常、集中力の低下など、さまざまな不調につながる可能性があります。腸漏れを防ぐには、腸内環境を整え、短鎖脂肪酸を増やし、たんぱく質・ビタミンD・乳酸菌などを意識しながら、腸のバリア機能を日々守っていくことが大切です。
腸とビタミンDは“好循環”を生む
興味深いのは、逆方向の作用です。
腸内環境が良いと、短鎖脂肪酸(特に酪酸)がビタミンD受容体の発現を増やし、さらに中間型ビタミンDを活性化しやすくする酵素を発現させることが示唆されています。
つまり、
ビタミンD → 腸内環境改善
腸内環境改善 → ビタミンD作用増強
という高循環ループが形成されます。
逆に言えば、
腸内環境が悪く、ビタミンDが不足している状態では、
負のループに陥る可能性があります。
糖尿病は多因子疾患です。だからこそ、
腸とビタミンDという“土台”を整えることが重要なのです。
まとめ:今日からできる糖尿病予防
糖尿病予防のために、今すぐできることは2つです。
腸内環境を整える(食物繊維・発酵食品・腸活)
ビタミンDを適切に摂取する早ければ早いほど効果的ですが、遅すぎることはありません。
始めたその日から、体は変わり始めます。
書籍のご紹介
動画でも紹介されていた通り、腸と全身の健康についてまとめた書籍
『腸疲労 40代から必要な消化・吸収の新習慣』が絶賛発売中です。
1日1テーマ、28日間で腸を整える実践型の内容になっています。
腸活を生活に落とし込みたい方におすすめです。
📝 用語解説
糖尿病:血糖値が慢性的に高くなる疾患。主にインスリン分泌不足や抵抗性が原因。
インスリン:膵臓β細胞から分泌される血糖降下ホルモン。
インスリン抵抗性:インスリンが効きにくくなった状態。
膵臓β細胞:インスリンを分泌する細胞。
ビタミンD受容体(VDR):ビタミンDが結合して作用を発揮する受容体。
25(OH)D:血中で測定される中間型ビタミンD。
活性型ビタミンD(1,25(OH)₂D):生理活性を持つビタミンD。
GLP-1:インスリン分泌を促す腸ホルモン。
短鎖脂肪酸:腸内細菌が食物繊維を発酵して産生する脂肪酸。
酪酸菌:酪酸を産生する善玉菌。腸粘膜保護作用を持つ。
前編の記事はこちらから
















