




コレステロールは本当に「悪」なのか?
「悪玉コレステロール」という言葉は広く浸透していますが、医学的にはLDLコレステロール(Low Density Lipoprotein)と呼ばれます。
LDLは血液中でコレステロールを運ぶ“トラック”のような役割を担っています。コレステロール自体は、
- 細胞膜の構成成分
- ステロイドホルモン(副腎皮質ホルモン、性ホルモンなど)の材料
- ビタミンDの前駆体
- 胆汁酸の材料
など、生命維持に不可欠な働きを持っています。
つまり、コレステロールは単なる“悪者”ではなく、体を構成する重要な物質なのです。
「悪玉コレステロール」という名前の由来
コレステロールに「悪玉」「善玉」という呼び名がついたのには、ある日本人研究者のアイデアがきっかけと言われています。
1980年代、コレステロールの研究が進む中で、医学者の山田信博氏(筑波大学)らが、一般の人にもわかりやすく伝えるために「悪玉・善玉」というネーミングを提唱したとされています。
それまでは「LDLコレステロール」「HDLコレステロール」という専門用語で呼ばれており、一般の人にはなかなか伝わりにくい状況でした。そこで、血管に悪影響を与えるLDLを「悪玉」、余分なコレステロールを回収するHDLを「善玉」 とわかりやすく表現したことで、一気に広まりました。
このネーミングは日本独自のもので、英語では単に「bad cholesterol / good cholesterol」と表現されています。シンプルな言葉が、健康意識の普及に大きく貢献した好例と言えるでしょう。
⚠️ 補足: 起源の詳細には諸説あり、正確な情報は医学文献等でご確認ください。
スタチンはどのようにコレステロールを下げるのか?
コレステロール低下薬の代表がスタチン系薬剤です。一般名の語尾に「〜スタチン」と付くことが特徴です。
スタチンは、肝臓内でコレステロールを合成する酵素(HMG-CoA還元酵素)を阻害します。これにより肝臓でのコレステロール産生が低下します。

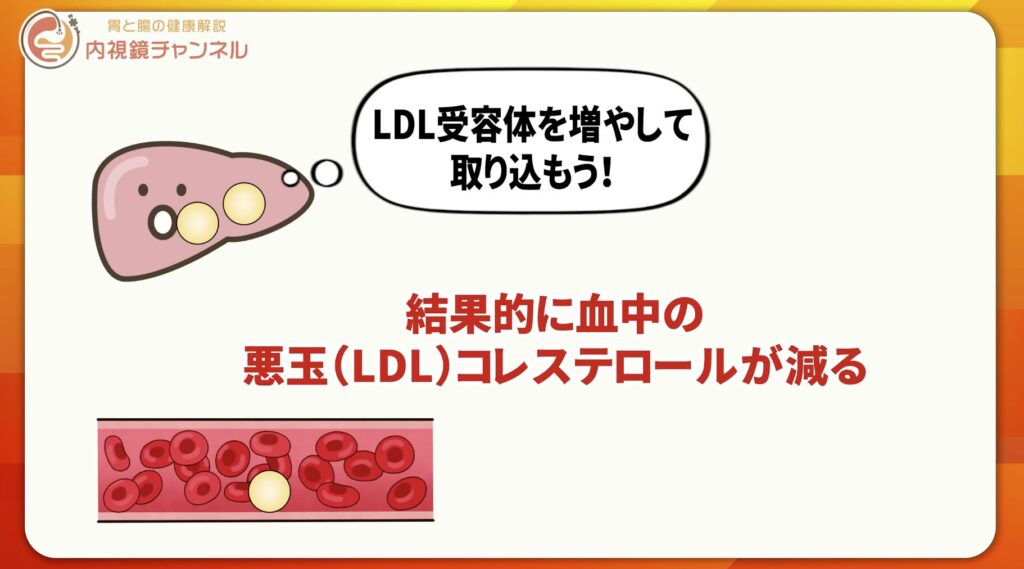
肝臓内のコレステロールが減ると、肝臓は不足を補うためにLDL受容体を増やします。すると血液中のLDLコレステロールが肝臓へ取り込まれ、結果として血中LDL値が下がります。
その効果は非常に強力で、二桁台まで下がることもあります。
しかし問題は、「必要以上に下げてしまうこと」です。
スタチン系薬剤とは
肝臓でコレステロールを作る酵素(HMG-CoA還元酵素)の働きを抑える薬です。血液中の悪玉コレステロール(LDL)を低下させ、動脈硬化を防ぎます。心筋梗塞や脳卒中の予防に広く使われており、現在最もよく処方されるコレステロール治療薬です。副作用として、まれに筋肉痛や肝機能異常が起こることがあります。
スタチンと糖尿病リスクの関係
スタチンは心血管疾患予防に有効とされていますが、一方で糖尿病発症リスクの上昇が報告されています。
2008年のJUPITER試験では、スタチン使用群で糖尿病発症が約27%増加したというデータも示されました。
近年の研究では、このリスク上昇の背景に腸内環境の変化が関与している可能性が示唆されています。
スタチンは腸内細菌叢を乱す?
最新の報告では、スタチン投与により腸内細菌叢(マイクロバイオータ)が変化し、短鎖脂肪酸を産生する菌が減少することが示されています。
短鎖脂肪酸(酢酸・酪酸・プロピオン酸など)は、
- 腸の炎症を抑える
- 腸管バリア機能を強化する
- GLP-1分泌を促進する
といった重要な役割を担っています。
GLP-1(グルカゴン様ペプチド-1)は、小腸から分泌されるホルモンで、膵臓に働きかけてインスリン分泌を促進します。
スタチンによって短鎖脂肪酸が減少すると、
短鎖脂肪酸低下
↓
GLP-1分泌低下
↓
インスリン分泌低下
↓
血糖上昇
↓
糖尿病リスク上昇
というメカニズムが考えられます。
腸内環境の乱れが代謝異常へ波及する可能性があるのです。
腸内環境を乱す最大の要因は「薬剤」
腸内環境を乱す要因として、
1位:薬剤
2位:加齢
3位:食事
という報告もあります。
薬剤は、加齢や食事よりも短期間で腸内環境を変化させることが示されています。

もちろん、必要な薬を否定するわけではありません。しかし、
「数値が少し高いからすぐ内服」
「一生飲み続けるのが前提」
という判断には慎重さが必要です。医療においては常にベネフィット(利益)とリスクのバランスを考える必要があります。
ではどうすればよいのか?
重要なのは、薬を飲む・飲まないを極端に考えることではありません。
- 本当に必要かを主治医と十分に相談する
- 生活習慣改善を優先できないか検討する
- 腸内環境を日常的に整えておく
以上のことが大切です。
発酵食品の摂取、食物繊維の摂取、適度な運動など、日々の腸活が将来の代謝トラブルを防ぐ土台になります。
腸活は即効性が見えにくいですが、免疫機能の維持や炎症抑制、さらにはがん予防の観点からも重要です。
薬を飲む可能性があるからこそ、普段から腸内環境を整えておくことが、リスクを最小限にする鍵になります。
まとめ
コレステロールは決して“悪”ではありません。
スタチンは有効な薬剤ですが、糖尿病リスクや腸内環境への影響といった側面もあります。
大切なのは、
- 数値だけで判断しないこと
- 体全体のバランスを見ること
- 腸内環境という視点を持つこと
です。
「飲めば安心」ではなく、
「理解して選ぶ医療」へ。
それがこれからの予防医療の在り方です。
📝 用語解説
LDLコレステロール
低比重リポタンパクに乗って運ばれるコレステロール。血中濃度が高いと動脈硬化リスクが上昇する。
HDLコレステロール
余分なコレステロールを回収する働きを持つ高比重リポタンパク。
スタチン系薬剤
肝臓でのコレステロール合成を阻害する薬。HMG-CoA還元酵素を抑制する。
HMG-CoA還元酵素
コレステロール合成経路における律速酵素。
LDL受容体
肝細胞表面に存在し、血中LDLを取り込む受容体。
腸内細菌叢(マイクロバイオータ)
腸内に生息する細菌の集合体。
短鎖脂肪酸
腸内細菌が食物繊維を分解して作る脂肪酸。酪酸などが代表。
GLP-1
小腸から分泌されるホルモン。インスリン分泌を促進する。
インスリン抵抗性
インスリンの作用が低下し、血糖が下がりにくい状態。
ベネフィットとリスク
治療による利益と副作用・不利益のバランスを評価する考え方。
















