胃の隆起性病変について
胃隆起性病変とは、読んで字のごとく胃にできた隆起している病変の総称です。胃ポリープ、胃粘膜下腫瘍、胃腺腫、胃がん、胃静脈瘤などが考えられます。良性疾患から悪性疾患(がん)まで幅広く含みますので、何の疾患が治療するが必要があるか、何の疾患が必要ではないのかを含めて、概要を簡単に説明していきます。
胃隆起性病変を診断するための検査とは?
一般的には胃内鏡検査で胃隆起性病変の性状、色調、模様、大きさを判断して診断します。必要に応じて生検による病理組織診断をすることがあります。
健診や人間ドックでの胃X線検査でも胃隆起性病変を指摘することは可能ですが、結果所見で胃ポリ―プ疑い、透亮像、隆起性病変などと記載されることが多いでしょう。ほとんど場合が経過観察となりますが、初めて指摘された場合や大きさが大きい場合や形状が不整などで異常が疑われる場合は、精査が必要となりますので胃内視鏡検査での観察が必要です。
胃ポリープとは?
胃ポリープとは「胃に発生する上皮性、良性、隆起性病変」のことをいいます。胃の一番内腔にある上皮組織が大きくなった状態です。いきなり大きなポリープができる事はありません。ポリープは必ず小さい状態から発生し、そのままの大きさのもの、次第に大ききなるものなど様々です。
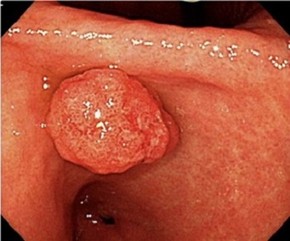
胃過形成性ポリープとは?
過形成性ポリープは概ね赤色で胃のどの部位にもみられ、大きさは大小様々で、単発の場合もあれば複数みられることもあります。ヘリコバクター・ピロリ陽性で萎縮性胃炎のある胃に発生します。ヘリコバクター・ピロリ除菌治療で、ポリープが縮小もしくは消失することがあります。過形成性ポリープは頻度こそ高くありませんが、大きいものの中で細胞の一部ががん化することがありますので、年1回の内視鏡検査を受けるべきと考えられます。
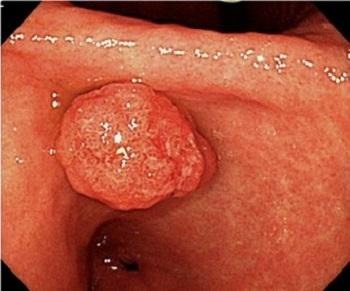
過形成ポリープはヘリコバクター・ピロリの感染が原因です。ヘリコバクター・ピロリによる胃粘膜の炎症、浅い傷であるびらんや深い傷の潰瘍などの傷が修復される過程で過剰な粘膜の再生によってできるポリープだと考えられています。
過形成性ポリープの症状は通常はほとんどありません。胃の入り口、出口にできた場合、吐き気、胃もたれを起こすことがあります。ポリープが大きくなることにより、食事や胃酸などによる粘膜の刺激で、持続的な出血により貧血をきたすことがあります。一般的にはまったく気が付かずに会社の健診や人間ドックなどで初めてみつかる事がほとんどでしょう。
過形成性ポリープは基本的には経過観察でよいのですが、サイズが大きいだけの場合、まずはヘリコバクター・ピロリの除菌療法を行うことがあります。積極的な内視鏡治療の適応となるのは、大きさ2cm以上で増大傾向を認めるもの、組織検査でがん化(がんの併存)の可能性があるもの、持続的に出血し貧血の原因となる場合で、入院による内視鏡治療による切除(ポリペクトミー、内視鏡的粘膜切除術:EMRや内視鏡的膜下層剥離術:ESD)の適応と考えられます。
胃底腺ポリープとは?
胃底腺ポリープは周囲の胃粘膜と同じ色調、模様をしている2-3mm大の小さなポリープで、胃穹窿部から胃体部、特に大弯側に複数みられることを特徴としています。ヘリコバクター・ピロリ陰性のきれいな胃にしか発生しないことから、胃底腺ポリープが認められた胃は、胃がんのリスクが低いと考えられます。
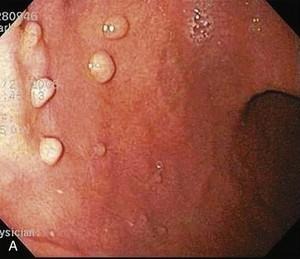
ヘリコバクター・ピロリ菌陰性者が増加しており、胃内鏡検査で偶然発見される機会も増加しています。
女性に多くみられ、女性ホルモンなどの関与の指摘もされていますが、はっきりした原因は不明です。胃食道逆流症(GERD)などでプロトンポンプ阻害薬を長期間服用するとポリープが増大し数が増加すると考えられています。ほとんどの方は経過観察していくとポリープの数は増えていく事が多くみられます。
胃底腺ポリープは、ヘリコバクター・ピロリ陰性で胃粘膜の萎縮が少ない胃酸分泌が盛んな胃粘膜に多く発生します。そのため胃酸過多症状(上腹部痛、胸やけなど)を自覚することがありますが、胃底腺ポリープそのものの症状ではありません。
胃底腺ポリープは基本的に経過観察で問題ありません。ほとんどの胃底腺ポリープは内視鏡治療を含めた切除の必要はありません。
胃底腺ポリープの中で、徐々に大きくなる場合、赤みが強くなる場合に、ごく稀に胃底腺型胃がんを生じることがあるので、胃底腺ポリープは100%安心というわけではありません。
胃酸過多症状がある方は、胃酸の分泌を抑える薬の処方が必要になることがあります。
胃粘膜下腫瘍とは?
胃粘膜下腫瘍は、腫瘍(病的な細胞が増殖したもの)が粘膜の下に存在していて、正常粘膜に覆われていて、正常粘膜がなだらかに盛り上がっているように見える病変です。
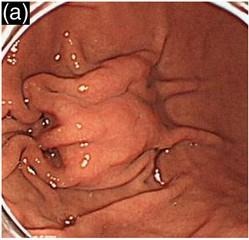
粘膜とは上皮と言われる細胞の集まりで、消化管はすべて上皮があります。粘膜は、粘膜固有層、粘膜筋版、粘膜下層、筋層が主な構造になります。その粘膜の下に腫瘍成分が発生したものの総称を粘膜下腫瘍と言います。一般的に消化管に発生する食道がん、胃がん、十二指腸がん、小腸がん、大腸がんはすべて上皮細胞からがん化したもので、粘膜下腫瘍とは発生する母地が全く異なるものなのです。
粘膜下組織には、筋肉、脂肪、神経細胞が存在するのでそれが腫瘍化し大きくなります。そのほとんどが良性であることが多いのですが、注意すべきものが2つあります。それが、カルチノイドと呼ばれる神経内分泌腫瘍とGIST(Gastro Intestinal Stromal Tumor:消化管間質腫瘍、ジスト)です。
胃粘膜下腫瘍を生じても無症状の場合がほとんどです。そのため、健康診断やがん検診のバリウム検査、胃の内視鏡検査などをきっかけに偶然見つかることが多いと考えられます。
しかし、悪性の腫瘍で進行するまで気づかれなかった場合には、腫瘍が大きくなることで正常粘膜が潰瘍を作り、そこから出血して吐血や下血、血便の症状を認めることや、出血量が多いと貧血症状を生じることがあります。進行するまで気づかれなかった場合には吐血や血便といった症状を契機に発見されることがあります。基本的には腫瘍が大きくなってから症状が出現するため、発見が遅れてしまうこともあります。
病理診断の結果が、良性の胃粘膜下腫瘍(平滑筋腫、神経鞘腫、迷入膵など)、かつ症状がない小さな粘膜下腫瘍の場合であれば治療は不要で、定期的な内視鏡検査をして経過観察となることが一般的です。ただし、つかえ感、胸やけなど腫瘍による症状を有する場合は手術が推奨されることもあります。GIST以外のタイプの腫瘍で、かつ症状がない小さな粘膜下腫瘍の場合には、定期的な内視鏡検査をして経過観察をする場合もあります。
一方で、カルチノイドや悪性の胃粘膜下腫瘍(GIST)の場合には、治療が必要となります。
カルチノイドは小さければ内視鏡治療による切除が考慮されます。一般的には内視鏡的粘膜下層剥離術(ESD)が選択されますが、通常のESDよりも粘膜下層の深い層を切除するため高い治療技術が求められます。
GISTと診断されれば原則外科手術での摘出となりますが、腫瘍の大きさや場所によっては、施設によっては手術療法ではなく非穿孔式内視鏡的胃壁内反切除術(NEWS)と呼ばれる内視鏡治療が選択される場合があるほか、転移やお腹の中に腫瘍が散ってしまう播種とよばれる状態にあるなどで、腫瘍の摘出が難しい場合には化学療法によって病勢のコントロールを行うこともあります。
胃腺腫とは?
胃の粘膜から発生した良性の腫瘍が胃腺腫です。ヘリコバクター・ピロリ陽性で萎縮性胃炎のある胃の粘膜に発生します。
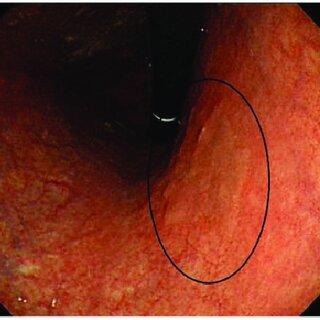
内視鏡の所見としては白色の扁平隆起と特徴とします。胃腺腫であっても基本的にはすぐにがん化をきたすことは少なく、10年単位という長い年月を経てがん化する可能性があります。
症状は通常はほとんどありません。ピロリ菌除菌後の萎縮性胃炎の定期的な経過観察で見つかる事が多いと考えられます。
胃がんとしっかり区別する事が重要で、胃内視鏡検査での狭帯域光観察であるNBIと拡大内視鏡を用いた詳細な観察と生検による病理組織検査を行い診断していきます。胃腺腫であれば、定期的に内視鏡検査で観察をして大きさや見た目に変化がないかを確認していきます。
大きさが2cm以上になった場合、扁平の中にくぼみができた場合、白色の中に赤色を伴った場合、生検でがんに近い変化(高度異型)を認めた場合にがん化の可能性が考えられる時には、内視鏡的に切除を行う場合もあります。
胃がんとは?
胃がんは、胃の壁の最も内側にある粘膜内の細胞が、何らかの原因でがん細胞になることから始まります。胃がんの患者数はゆっくり減少しています。胃がんの罹患率と死亡率は男性の方が女性より高く、年齢別にみると40歳未満では男女差は小さく、40歳以降にその差が開きます。
胃がんの発生要因としては、ほとんどの場合がヘリコバクター・ピロリ(ピロリ菌)の感染による慢性胃炎からの発がんです。喫煙や食塩・高塩分食品の摂取が、発生する危険性を高めることが報告されています。近年、ピロリ菌陰性の胃がんも少しずつ増えてきており、ピロリ菌が陰性だから胃がんにならないとは言えないのです。
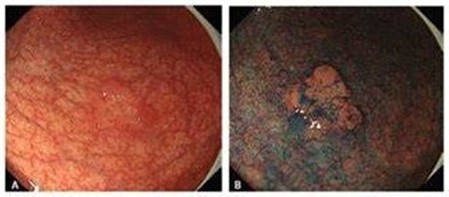
早期胃がん
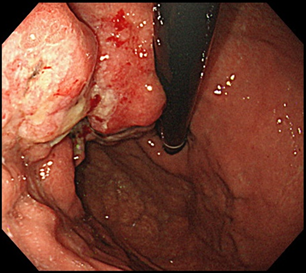
進行胃がん
胃がんは進行の程度にかかわらず症状が全くない場合もあります。逆に早い段階から胃痛、胸焼け、黒い便がみられることもあります。これらの症状は胃炎や胃潰瘍などにもみられ、症状では区別はつきません。進行したがんの症状は、痛みというより食事が通らない、胃が重い、体重が減る、食物がつかえるといったものです。知らない間に貧血が進み、そのために動悸や息切れが生じて発見されることもあります。
早期胃がんはほぼ無症状です。上腹部痛や腹部膨満感、食欲不振などが現れることもありますが、胃がんに特有な症状はありません。一般的にはこれらの症状をきっかけに胃X線検査や胃内視鏡検査を受け偶然に発見されます。
胃がんの深さが粘膜および粘膜下層にとどまるものを「早期胃がん」、粘膜下層より深いものを「進行胃がん」といいます。
早期がんであればESDによる内視鏡的切除を検討し、内視鏡的に切除できないと判断される場合は、外科手術による切除が考慮されます。腹腔鏡を用いた手術が多くの場合行われますが、腫瘍が大きい場合や腹部手術の既往がある場合は開腹切除術となります。一部の大学病院などの先進施設では、ロボット手術(ダヴィンチ)も保険適応になり積極的に行われています。
遠隔転移が認められた場合は、根治切除である外科手術は適応外となり、腫瘍の増殖をコントロールするための抗がん剤治療が多くの場合選択されます。
胃静脈瘤とは?
慢性肝炎であるB型、C型肝炎、アルコール、近年では脂肪肝が原因で肝硬変という状態になってしまうと、字の如く肝臓が硬くなり栄養を含んだ消化管からの血液が肝臓へ血液が流れにくい状態になります。
肝臓への行くことがなくなった血液は逃げ道を探すために付近の食道や胃の静脈へと流れ込んでくるようになります。このようにして形成された食道の静脈の異常な膨らみが食道静脈瘤、胃の静脈の膨らみが胃静脈瘤です。この静脈瘤は肝硬変が悪化するにしたがって膨らみが次第に大きくなり、しまいには破裂してしまう可能性があります。
食道静脈瘤がとても大きくなった時は「胸のつかえ感」などが現れることがありますが、胃の静脈瘤は基本的には無症状です。しかし、もし静脈瘤が破裂した場合には、大量の出血を認め多くの場合は吐血します。出血大量になれば生命の危険にさらされることも少なくありません。
破裂の可能性のある静脈瘤は、予防的に内視鏡で治療をすることが多く、内視鏡的静脈瘤結紮術(EVL)により、静脈瘤を消退させる治療を行います。胃静脈瘤だけを認める場合は、バルーン閉塞下逆行性経静脈的塞栓術(BRTO)という血管内治療(IVR)を行うこともあります。
最後に
今回は胃隆起性病変瘍についてまとめてみました。胃隆起性病変の概要について、種類、症状、診断と治療についても簡単に説明しました。
胃隆起性病変に関して、進行胃がん以外は自覚症状がないことがほとんどです。早期がんが大きくなり、進行がんになるにつれて腹部の違和感、腹痛、吐き気などが生じる場合があります。がんができる胃の入口や出口付近で大きくなると食べ物の流れ道を塞いだり、出血を起こしたりする場合もあります。しかし、大抵の場合無症状であるため健診や定期的な内視鏡検査で発見されることが多い疾患です。
基本的には良性疾患が多い胃隆起性病変のなかで、特に治療が必要になる胃がんや胃粘膜下腫瘍のGISTを早期の段階で発見して早期に治療を受けるためには、やはり定期的に胃内視鏡検査を受けることが極めて重要になります。